Fisioterapia Após AVC: Recupere Movimento e Qualidade de Vida
Fisioterapia Após AVC: Seu Caminho para a Recuperação e Independência
O Acidente Vascular Cerebral (AVC) irrompe na vida de um indivíduo e de sua família como uma tempestade inesperada, muitas vezes deixando para trás um cenário de desafios físicos, emocionais e sociais. Entre as sequelas mais comuns e impactantes estão as alterações motoras, que podem restringir a capacidade de realizar as tarefas mais básicas do dia a dia, comprometendo a autonomia e a qualidade de vida. No entanto, em meio a essa realidade complexa, a fisioterapia pós-AVC surge como um farol de esperança e um pilar fundamental na intrincada jornada de recuperação. Este guia completo tem como propósito desmistificar o processo de reabilitação fisioterapêutica, oferecendo um panorama abrangente das abordagens terapêuticas, dos benefícios tangíveis e do caminho promissor para a recuperação do movimento e a reconquista de uma vida plena e independente após a ocorrência de um AVC. Se você ou alguém que você ama foi atingido por essa condição, compreender o poder transformador da fisioterapia é o primeiro passo crucial em direção a uma reabilitação eficaz e à restauração da liberdade de movimento.
Entendendo o AVC e Seus Impactos no Movimento
Para navegar com conhecimento e esperança pelo processo de reabilitação fisioterapêutica, é essencial lançar luz sobre a natureza do Acidente Vascular Cerebral e as complexas maneiras pelas quais ele pode afetar a capacidade motora de um indivíduo.
O Que é um Acidente Vascular Cerebral (AVC)? Tipos e Causas
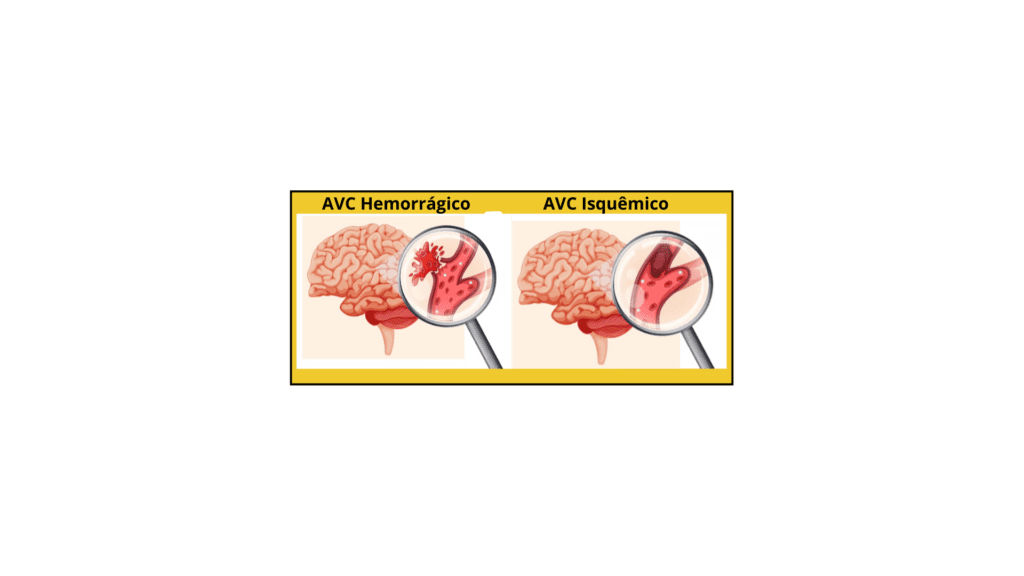
Em sua essência, um AVC se manifesta como uma interrupção súbita ou uma redução drástica do fluxo sanguíneo vital para uma área específica do cérebro. Essa privação de oxigênio e nutrientes essenciais desencadeia um dano celular que pode ter consequências neurológicas significativas. Fundamentalmente, distinguem-se dois tipos principais de AVC, cada um com suas características e mecanismos distintos:
- AVC Isquêmico: Este tipo, o mais prevalente, representa cerca de 85% dos casos e ocorre quando um vaso sanguíneo que nutre o cérebro é bloqueado. Essa obstrução pode ser causada por um trombo (um coágulo sanguíneo que se forma no local da obstrução) ou por um êmbolo (um fragmento, como um coágulo ou placa de gordura, que se desloca de outra parte do corpo e bloqueia um vaso cerebral).
- AVC Hemorrágico: Este tipo, menos comum, mas frequentemente mais grave, ocorre quando um vaso sanguíneo no cérebro se rompe, levando ao extravasamento de sangue para dentro do tecido cerebral ou para o espaço entre o cérebro e as membranas que o revestem. As causas podem incluir hipertensão arterial crônica não controlada, aneurismas cerebrais (dilatações anormais das paredes dos vasos sanguíneos) ou malformações arteriovenosas (conexões anormais entre artérias e veias). A etiologia do AVC é multifacetada, envolvendo uma complexa interação de fatores de risco, como hipertensão arterial, níveis elevados de colesterol no sangue (hipercolesterolemia), diabetes mellitus, doenças cardíacas (especialmente a fibrilação atrial), tabagismo, obesidade, sedentarismo e histórico familiar de AVC. A identificação precisa do tipo de AVC e da causa subjacente é crucial para orientar o tratamento médico agudo imediato e, subsequentemente, o desenvolvimento de um plano de reabilitação individualizado e eficaz.
As Sequelas Motoras Comuns Após um AVC: Hemiplegia, Fraqueza, Espasticidade
O espectro de sequelas neurológicas resultantes de um AVC é vasto e intrinsecamente ligado à localização e à extensão da lesão cerebral. Contudo, as alterações motoras figuram entre as consequências mais frequentes e impactantes, manifestando-se de diversas maneiras que podem afetar profundamente a funcionalidade e a qualidade de vida do indivíduo:
- Hemiplegia: Caracteriza-se pela paralisia completa de um lado do corpo, afetando tanto o membro superior (braço e mão) quanto o membro inferior (perna e pé). A perda total da capacidade de movimento em um lado do corpo representa um desafio significativo para a realização de tarefas que exigem a coordenação de ambos os lados do corpo (tarefas bilaterais) e para a mobilidade independente, como caminhar e manter o equilíbrio.
- Hemiparesia: Refere-se à fraqueza muscular em um lado do corpo. A intensidade dessa fraqueza pode variar consideravelmente, desde uma leve dificuldade em realizar movimentos finos e delicados com a mão até uma incapacidade quase total de movimentar o lado afetado contra a gravidade. A hemiparesia impacta a destreza manual, a força para levantar objetos e a coordenação dos movimentos necessários para atividades cotidianas.
- Espasticidade: Consiste em um aumento anormal e velocidade-dependente do tônus muscular, resultando em rigidez e dificuldade em controlar os movimentos voluntários. A espasticidade é causada por uma desregulação dos reflexos musculares devido à lesão no sistema nervoso central e pode levar a posturas anormais dos membros, dor, limitação da amplitude de movimento nas articulações e dificuldade na realização de tarefas como higiene pessoal, vestir-se e transferências (como sair da cama para a cadeira). Essas alterações motoras, que podem ocorrer isoladamente ou em combinação, podem comprometer severamente a capacidade do indivíduo de executar atividades essenciais para a vida diária, como caminhar com segurança e independência, vestir-se sem auxílio, alimentar-se de forma autônoma e manter a higiene pessoal. A reabilitação motora, portanto, emerge como um componente crucial e indispensável do processo de recuperação pós-AVC.
Como o AVC Afeta o Equilíbrio, a Coordenação e a Marcha
Além da força muscular, o AVC pode insidiosamente comprometer sistemas neurológicos vitais para a manutenção do equilíbrio postural, a execução de movimentos coordenados e a capacidade de deambulação (marcha). Lesões cerebrais podem interferir no processamento eficiente das informações sensoriais (visuais, vestibulares – relacionadas ao equilíbrio e orientação espacial – e proprioceptivas – relacionadas à consciência da posição e do movimento do corpo no espaço) e na geração de respostas motoras adequadas para manter a postura ereta e realizar movimentos suaves e precisos. Consequentemente, problemas de equilíbrio aumentam significativamente o risco de quedas, uma complicação comum e potencialmente grave em pacientes pós-AVC. A falta de coordenação motora dificulta a execução de tarefas que exigem precisão e controle, como abotoar uma camisa, manipular pequenos objetos ou escrever. A marcha, por sua vez, pode tornar-se instável, lenta, assimétrica (com um lado do corpo movendo-se de forma diferente do outro) e energeticamente dispendiosa, limitando a mobilidade e a independência funcional do indivíduo. A fisioterapia desempenha um papel crucial na restauração e na otimização desses aspectos essenciais da função motora.
O Papel Crucial da Fisioterapia na Reabilitação Pós-AVC
A fisioterapia emerge como um componente indispensável e multifacetado no intrincado processo de reabilitação de indivíduos que sofreram um AVC. Sua atuação abrange diversas dimensões, visando minimizar as sequelas neurológicas e promover a recuperação da funcionalidade de maneira abrangente e individualizada.
Por Que a Fisioterapia é Essencial Após um AVC? Benefícios Comprovados
A fisioterapia oferece uma vasta gama de benefícios cientificamente comprovados para pacientes em processo de recuperação pós-AVC, impactando positivamente diversos aspectos da sua funcionalidade e qualidade de vida:
- Recuperação da Força Muscular: Através da aplicação de exercícios terapêuticos estrategicamente selecionados e progressivamente desafiadores, a fisioterapia auxilia no fortalecimento dos grupos musculares enfraquecidos pela lesão cerebral. Esse aumento da força muscular é fundamental para a restauração da capacidade de realizar movimentos, sustentar o peso corporal durante a marcha e executar tarefas que exigem esforço físico.
- Melhora da Amplitude de Movimento: Técnicas especializadas de alongamento muscular e mobilização articular, aplicadas pelo fisioterapeuta, desempenham um papel crucial na prevenção e na redução da rigidez articular, uma consequência comum da imobilidade e da espasticidade pós-AVC. A restauração de uma amplitude de movimento adequada é essencial para a execução fluida e eficiente de atividades funcionais, como vestir-se, alcançar objetos e realizar a higiene pessoal.
- Redução da Espasticidade: A espasticidade, com seu aumento anormal do tônus muscular, pode ser um obstáculo significativo para a recuperação motora. Abordagens fisioterapêuticas específicas, como alongamentos lentos e sustentados, posicionamento adequado dos membros, técnicas de relaxamento e, em alguns casos, a aplicação terapêutica de calor ou frio, podem ajudar a controlar a espasticidade, aliviando a rigidez muscular e facilitando movimentos mais controlados e funcionais.
- Melhora do Equilíbrio e da Coordenação: Exercícios terapêuticos direcionados ao sistema de equilíbrio e à propriocepção (a consciência da posição e do movimento do corpo no espaço) são fundamentais para a recuperação da estabilidade postural e da coordenação dos movimentos. Esses exercícios ajudam a reduzir o risco de quedas, a melhorar a segurança durante a marcha e a facilitar a execução de tarefas que exigem precisão motora, como alcançar objetos ou manipular utensílios.
- Reabilitação da Marcha: O treinamento de marcha, utilizando diversas estratégias como o treinamento em esteira (com ou sem suporte parcial de peso corporal), o uso de órteses e dispositivos de assistência (como bengalas, muletas e andadores) e a prática em diferentes tipos de superfície, visa restaurar um padrão de caminhada mais eficiente, seguro e independente, permitindo que o paciente recupere sua mobilidade e participação em atividades sociais.
- Aumento da Independência Funcional: Ao promover a recuperação das habilidades motoras essenciais, a fisioterapia capacita os pacientes a realizar as atividades da vida diária com maior autonomia, reduzindo a necessidade de assistência de terceiros e melhorando sua autoestima, autoconfiança e qualidade de vida.
- Prevenção de Complicações Secundárias: A imobilidade prolongada após um AVC pode levar ao desenvolvimento de complicações secundárias, como contraturas musculares (encurtamento dos músculos), deformidades articulares, trombose venosa profunda (formação de coágulos sanguíneos nas veias profundas) e lesões de pele (úlceras de pressão). A fisioterapia, através da mobilização precoce e da implementação de estratégias preventivas, ajuda a minimizar o risco dessas complicações, promovendo a saúde geral do paciente.
- Melhora da Qualidade de Vida: Em última análise, ao promover a recuperação física, a autonomia e a participação em atividades significativas, a fisioterapia contribui de maneira substancial para a melhora do bem-estar geral e da qualidade de vida dos pacientes que vivenciaram um AVC, permitindo que retomem atividades que lhes trazem prazer e significado.
A Importância da Intervenção Precoce na Fisioterapia Pós-AVC
A intervenção fisioterapêutica precoce, idealmente iniciada ainda durante o período de internação hospitalar ou logo após a estabilização clínica do paciente, é um fator determinante para a otimização dos resultados da reabilitação neurológica. A plasticidade neural, a notável capacidade do cérebro de se reorganizar e formar novas conexões neurais em resposta a lesões ou novas experiências, é mais pronunciada nas fases iniciais após o AVC. A estimulação precoce através da fisioterapia pode aproveitar essa janela de oportunidade para facilitar a recuperação das funções neurológicas perdidas e minimizar o desenvolvimento de padrões de movimento compensatórios inadequados que podem prejudicar a funcionalidade a longo prazo. Adicionalmente, a mobilização precoce contribui para a prevenção de complicações secundárias associadas à imobilidade prolongada, como rigidez articular e fraqueza muscular generalizada, além de melhorar a tolerância do paciente ao tratamento e acelerar o processo de recuperação.
A Abordagem Multidisciplinar na Reabilitação do Paciente com AVC
A reabilitação pós-AVC mais eficaz e abrangente idealmente envolve uma colaboração sinérgica entre uma equipe multidisciplinar de profissionais de saúde especializados. Essa equipe pode incluir fisioterapeutas (focados na recuperação motora e funcional), terapeutas ocupacionais (que trabalham na recuperação das atividades da vida diária), fonoaudiólogos (que abordam a comunicação e a deglutição), médicos neurologistas e de reabilitação (que supervisionam o tratamento médico), psicólogos (que abordam os aspectos emocionais e cognitivos), enfermeiros (que fornecem cuidados contínuos) e assistentes sociais (que oferecem suporte social e orientação). A fisioterapia, como um componente essencial dessa equipe, trabalha em estreita colaboração com esses outros profissionais para abordar as diversas necessidades do paciente, desde a recuperação motora e sensorial até a comunicação, a cognição, o bem-estar emocional e a reintegração social. A comunicação fluida e a coordenação eficaz entre os membros da equipe são cruciais para o desenvolvimento e a implementação de um plano de tratamento abrangente, individualizado e otimizado para as necessidades específicas de cada paciente, garantindo uma abordagem holística da recuperação.
As Principais Abordagens da Fisioterapia para Pacientes com AVC
A fisioterapia pós-AVC emprega um leque diversificado de abordagens e técnicas terapêuticas, meticulosamente selecionadas e personalizadas para atender às necessidades singulares de cada paciente, considerando suas sequelas específicas e seu potencial de recuperação.
H3: Exercícios Terapêuticos para Recuperação da Força e do Movimento
Os exercícios terapêuticos constituem a pedra angular da fisioterapia e são cuidadosamente projetados para restaurar a força muscular, a amplitude de movimento e o controle motor comprometidos pelo AVC.
- Exercícios Passivos, Ativo-Assistidos e Ativos: Inicialmente, em pacientes com fraqueza significativa, podem ser realizados exercícios passivos, nos quais o fisioterapeuta move o membro afetado do paciente sem qualquer participação ativa deste, com o objetivo de manter a mobilidade articular e prevenir a rigidez. À medida que a força muscular começa a retornar, a progressão natural envolve exercícios ativo-assistidos, nos quais o paciente tenta mover o membro com o auxílio manual do fisioterapeuta ou de dispositivos. Finalmente, o objetivo é alcançar a realização de exercícios ativos, nos quais o paciente consegue mover o membro de forma independente, contra a gravidade e, eventualmente, contra resistência adicional.
- Treinamento de Resistência Progressiva: A utilização de pesos livres, faixas elásticas de diferentes resistências ou a própria resistência do corpo é empregada para desafiar os músculos de forma gradual e controlada, promovendo o aumento da força muscular e da endurance (resistência à fadiga). A progressão da resistência é fundamental para estimular a adaptação muscular e a obtenção de ganhos significativos na capacidade funcional.
- Exercícios Funcionais Específicos (ex: transferências, alcançar objetos): Esses exercícios são cuidadosamente elaborados para simular as atividades da vida diária que o paciente precisa reaprender ou melhorar, como levantar-se de uma cadeira ou da cama (transferências), alcançar objetos em diferentes alturas e distâncias, vestir uma camisa ou realizar tarefas de higiene pessoal. A prática repetitiva e orientada desses movimentos funcionais é crucial para a restauração da independência e da participação em atividades significativas.
Técnicas de Facilitação Neuromuscular: Estimulando a Recuperação do Controle Motor
As técnicas de facilitação neuromuscular são abordagens especializadas que visam estimular a ativação muscular e aprimorar o controle dos movimentos, explorando os mecanismos de plasticidade neural do sistema nervoso.
- Conceito Bobath (Neuro-Developmental Treatment – NDT): Essa abordagem terapêutica enfatiza a inibição de padrões de movimento anormais, frequentemente observados após um AVC, e a facilitação da execução de padrões de movimento mais normais e eficientes. O fisioterapeuta utiliza o manuseio terapêutico específico para guiar o paciente através dos movimentos desejados, focando no controle postural, no alinhamento corporal e na integração dos diferentes segmentos do corpo durante a realização de tarefas funcionais. O objetivo é promover a qualidade do movimento e a capacidade de realizar tarefas com o mínimo de esforço e da maneira mais eficiente possível.
- Técnica de Kabat (Proprioceptive Neuromuscular Facilitation – PNF): Essa técnica utiliza padrões de movimento diagonais e espirais que se assemelham aos movimentos funcionais realizados na vida diária. Esses padrões são combinados com a aplicação de resistência manual, alongamentos musculares e comandos verbais específicos para facilitar a resposta neuromuscular, promover a força, a flexibilidade, a coordenação e a estabilidade. A PNF visa estimular a propriocepção e a facilitar a aprendizagem motora através da ativação de cadeias musculares inteiras.
- Abordagem de Brunnstrom: Essa abordagem reconhece a ocorrência de padrões sinérgicos de movimento (movimentos globais e estereotipados) que frequentemente surgem nas fases iniciais da recuperação após um AVC. O terapeuta utiliza esses padrões sinérgicos como ponto de partida para promover a recuperação gradual do controle motor voluntário, trabalhando para dissociar os movimentos e alcançar um controle mais seletivo e independente de cada articulação e segmento do corpo. A progressão na abordagem de Brunnstrom envolve a passagem por diferentes estágios de recuperação motora, visando a superação dos padrões sinérgicos e a emergência de movimentos mais isolados e funcionais.
Treinamento de Equilíbrio e Propriocepção: Recuperando a Estabilidade
O equilíbrio e a propriocepção (a consciência da posição e do movimento do corpo no espaço) são elementos cruciais para a manutenção da postura ereta, a realização de movimentos seguros e a prevenção de quedas, especialmente em indivíduos que sofreram um AVC e podem apresentar déficits sensoriais e déficits sensoriais e motores que afetam a estabilidade postural. *
- Exercícios Estáticos e Dinâmicos de Equilíbrio: Os exercícios estáticos de equilíbrio envolvem a manutenção de posturas estáveis, como ficar em pé com os pés juntos, em tandem (um pé à frente do outro) ou sobre uma única perna, desafiando progressivamente a base de suporte e a demanda sobre o sistema de controle postural. Os exercícios dinâmicos de equilíbrio desafiam a estabilidade durante a realização de movimentos, como transferências de peso entre as pernas, alcançar objetos fora da base de suporte, caminhar em linha reta, virar e realizar tarefas que exigem deslocamento do centro de gravidade.
- Treinamento em Superfícies Instáveis: A utilização de plataformas oscilatórias, almofadas de equilíbrio, pranchas e outros dispositivos que criam instabilidade desafia o sistema de controle postural e ajuda a melhorar a capacidade do corpo de responder a perturbações externas e internas, aprimorando os reflexos posturais e a coordenação motora necessária para manter o equilíbrio em diferentes situações.
- Integração Sensorial: Exercícios que envolvem a integração de informações provenientes de diferentes sistemas sensoriais (visual, vestibular – responsável pelo equilíbrio e orientação espacial – e somatossensorial – que fornece informações sobre o toque, a pressão e a posição do corpo) ajudam a refinar o controle do equilíbrio e a melhorar a consciência corporal. O fisioterapeuta pode utilizar estratégias para compensar déficits sensoriais, como o uso de pistas visuais para melhorar o equilíbrio em pacientes com comprometimento proprioceptivo.
Reabilitação da Marcha: Retornando à Mobilidade Independente
A recuperação da capacidade de caminhar de forma segura e eficiente é uma meta fundamental para muitos pacientes que sofreram um AVC, impactando significativamente sua independência, participação em atividades sociais e qualidade de vida.
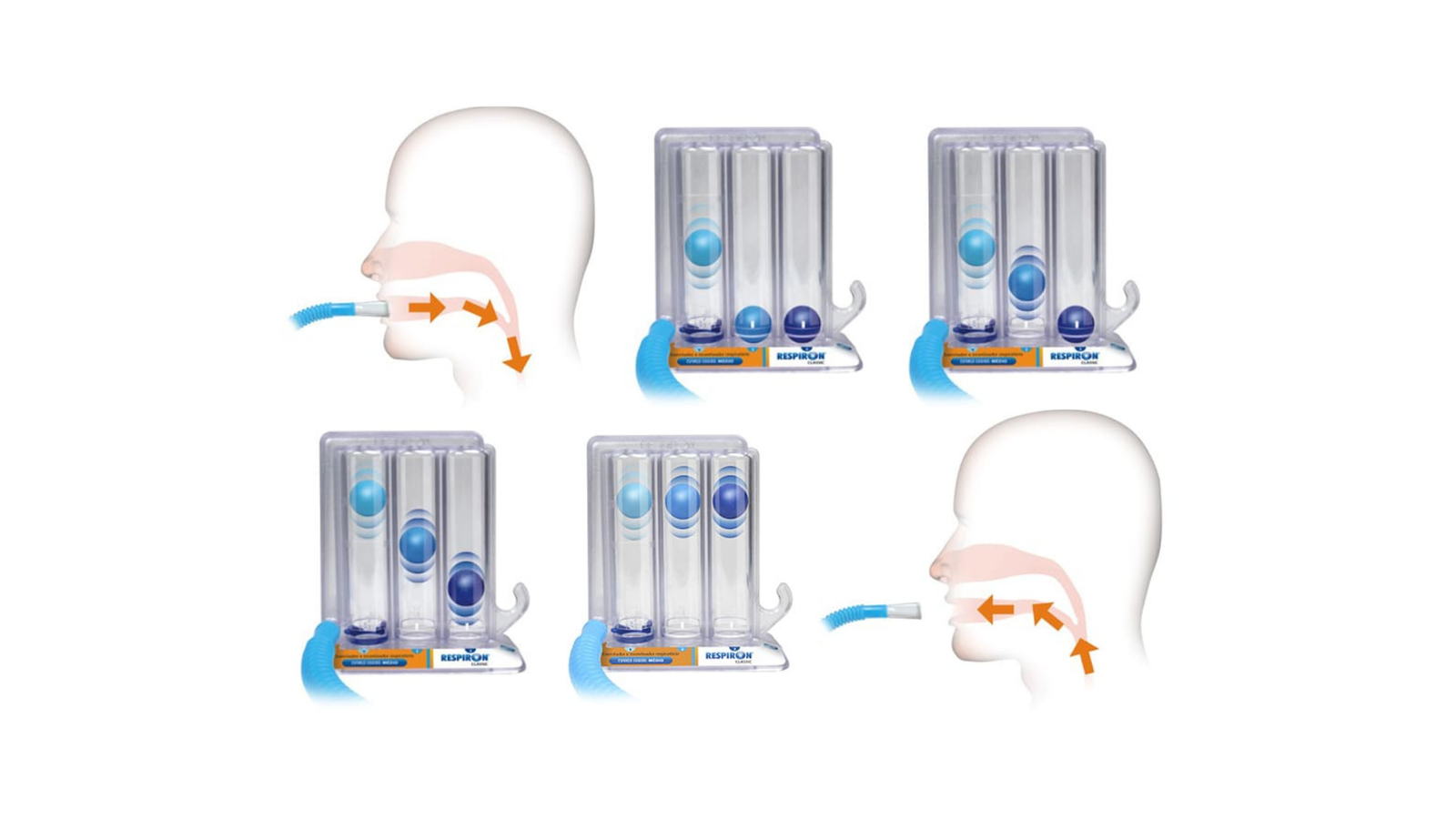
- Treinamento em Esteira com e sem Suspensão de Peso Corporal (Body Weight Supported Treadmill Training – BWSTT): O treinamento em esteira permite a prática da marcha em um ambiente controlado e repetitivo, facilitando a análise da cinemática da marcha e a correção de padrões anormais. A utilização do sistema de suspensão parcial de peso corporal pode reduzir a carga sobre os membros inferiores, permitindo que pacientes com fraqueza significativa treinem a marcha de forma mais segura e com menor esforço, facilitando a ativação muscular e a coordenação dos movimentos dos membros inferiores.
- Órteses e Dispositivos de Assistência à Marcha: Órteses, como as tornozeleiras dinâmicas (AFOs), podem fornecer suporte e estabilidade para o tornozelo e o pé, corrigindo padrões de marcha anormais como o pé caído (drop foot) e melhorando a eficiência da caminhada. Dispositivos de assistência, como bengalas, muletas e andadores, podem auxiliar no equilíbrio, na descarga de peso sobre o lado afetado e no aumento da base de suporte durante a caminhada, promovendo maior segurança e independência na mobilidade.
- Treinamento em Diferentes Terrenos: À medida que a capacidade de marcha melhora, o treinamento pode progredir para a prática em diferentes tipos de superfície (como grama, areia, rampas e escadas) e em ambientes com diferentes níveis de iluminação e obstáculos, visando aumentar a funcionalidade e a adaptabilidade da marcha no ambiente real. O fisioterapeuta também pode orientar sobre estratégias para lidar com desafios específicos do ambiente, como desníveis e espaços estreitos.
Abordagem da Espasticidade: Estratégias para Reduzir a Rigidez Muscular
A espasticidade, caracterizada pelo aumento involuntário do tônus muscular, pode ser um desafio significativo na reabilitação pós-AVC, limitando a amplitude de movimento, causando dor e dificultando a realização de tarefas funcionais.
- Alongamentos e Mobilizações: Alongamentos lentos e sustentados dos músculos afetados pela espasticidade ajudam a reduzir o tônus muscular, melhorar a flexibilidade e prevenir o desenvolvimento de contraturas (encurtamento permanente do músculo). Mobilizações articulares suaves visam manter a integridade e a amplitude de movimento das articulações, prevenindo a rigidez e a dor.
- Aplicação de Calor e Frio: A aplicação terapêutica de calor (como bolsas térmicas ou compressas quentes) pode ajudar a relaxar os músculos tensos e reduzir a espasticidade em alguns casos. A aplicação de frio (como bolsas de gelo) pode ajudar a reduzir a espasticidade, a dor e o edema em outros pacientes. A escolha entre calor e frio depende da avaliação individual do paciente e da resposta aos diferentes estímulos.
- Uso de Toxina Botulínica (em colaboração com médicos): Em casos de espasticidade focal (que afeta grupos musculares específicos), injeções de toxina botulínica podem ser utilizadas para bloquear temporariamente a liberação de neurotransmissores que causam a contração muscular excessiva, reduzindo a espasticidade e facilitando a realização de exercícios de alongamento e fortalecimento. Essa intervenção médica deve ser sempre acompanhada e integrada ao programa de fisioterapia para maximizar seus benefícios.
H3: Terapia Ocupacional Complementar à Fisioterapia: Foco nas Atividades da Vida Diária (AVDs)
Embora este artigo se concentre na fisioterapia, é crucial reconhecer a importância da terapia ocupacional como uma disciplina complementar essencial na reabilitação pós-AVC. Enquanto a fisioterapia se concentra principalmente na recuperação do movimento e da função motora global, a terapia ocupacional se dedica a ajudar os pacientes a recuperar a capacidade de realizar as atividades da vida diária (AVDs), como vestir-se, tomar banho, cozinhar, alimentar-se e realizar tarefas domésticas e de higiene pessoal. A colaboração entre fisioterapeutas e terapeutas ocupacionais garante uma abordagem abrangente e integrada da reabilitação, abordando tanto os aspectos motores quanto os funcionais da recuperação.
H2: O Processo de Avaliação Fisioterapêutica no Paciente Pós-AVC
Uma avaliação fisioterapêutica abrangente e detalhada é essencial para identificar as necessidades específicas de cada paciente que sofreu um AVC e para planejar um programa de tratamento individualizado e eficaz.
- Avaliação da Força Muscular e Amplitude de Movimento: Testes manuais de força muscular (utilizando escalas padronizadas para graduar a força em diferentes grupos musculares) e instrumentos de medição (como goniômetros para medir os ângulos de movimento nas articulações) são utilizados para quantificar a força muscular em diferentes grupos musculares e a amplitude de movimento em diversas articulações dos membros afetados e não afetados. Essa avaliação inicial fornece uma linha de base para monitorar o progresso ao longo do tratamento.
- Avaliação do Tônus Muscular e da Espasticidade (Escala de Ashworth Modificada): A Escala de Ashworth Modificada é uma ferramenta clínica comum e confiável utilizada para graduar a severidade da espasticidade em diferentes grupos musculares, avaliando a resistência ao movimento passivo. Essa avaliação ajuda a identificar os músculos mais afetados pela espasticidade e a monitorar a resposta ao tratamento.
- Avaliação do Equilíbrio e da Postura (Escala de Berg, Timed Up and Go): Testes padronizados como a Escala de Berg Balance Scale (que avalia o equilíbrio estático e dinâmico através da observação da capacidade do paciente de realizar diversas tarefas) e o Timed Up and Go (TUG) test (que mede o tempo que o paciente leva para levantar-se de uma cadeira, caminhar três metros, virar e sentar-se novamente) avaliam o equilíbrio estático e dinâmico, bem como a mobilidade funcional e o risco de quedas.
- Avaliação da Marcha e da Mobilidade Funcional: A observação da marcha (analisando o padrão, a velocidade, o comprimento do passo, a simetria e o uso de dispositivos de assistência) e testes específicos de mobilidade funcional (como testes de velocidade de caminhada, testes de subir e descer escadas e testes de transferência) ajudam a identificar problemas específicos na marcha e na capacidade de realizar movimentos funcionais importantes para a independência.
- Avaliação da Sensibilidade e da Percepção: Testes sensoriais (como a avaliação da sensibilidade tátil, dolorosa, térmica e proprioceptiva) avaliam a capacidade do paciente de sentir diferentes estímulos. A avaliação da percepção espacial e corporal (como a capacidade de identificar a posição dos membros no espaço e a discriminação entre direita e esquerda) é importante para a coordenação dos movimentos e o equilíbrio.
- Definição de Metas de Tratamento Individuais e Realistas: Com base nos resultados da avaliação abrangente, o fisioterapeuta estabelece metas de tratamento em colaboração com o paciente e sua família, levando em consideração suas necessidades, prioridades e potencial de recuperação. As metas devem ser específicas, mensuráveis, atingíveis, relevantes e com prazo definido (SMART), focando em resultados funcionais e significativos para a vida do paciente.
Fatores que Influenciam a Recuperação Fisioterapêutica Após o AVC
A velocidade e a extensão da recuperação após um AVC variam significativamente de pessoa para pessoa e são influenciadas por uma complexa interação de diversos fatores.
- Gravidade do AVC e Extensão da Lesão Cerebral: AVCs mais graves e lesões cerebrais maiores geralmente resultam em sequelas mais significativas e podem exigir um período de reabilitação mais longo e intensivo. A localização da lesão no cérebro também influencia o tipo e a severidade das sequelas motoras e sensoriais.
- Tempo Decorrido Desde o AVC: A intervenção fisioterapêutica precoce, iniciada o mais rápido possível após o AVC, tende a levar a melhores resultados devido à maior plasticidade neural nas fases iniciais da recuperação. No entanto, é importante ressaltar que a recuperação pode continuar a ocorrer mesmo anos após o AVC, embora a velocidade possa ser mais lenta.
- Comorbidades e Condições de Saúde Preexistentes: A presença de outras condições de saúde, como diabetes, doenças cardíacas, artrite ou outras condições neurológicas, pode influenciar a capacidade de recuperação, a tolerância ao tratamento fisioterapêutico e o ritmo do progresso.
- Nível de Motivação e Adesão ao Tratamento do Paciente: A participação ativa e o comprometimento do paciente com o programa de reabilitação, incluindo a realização dos exercícios domiciliares e o comparecimento às sessões de fisioterapia, são cruciais para o sucesso da recuperação. A motivação pode ser influenciada pelo suporte emocional, pelas metas de tratamento e pela percepção do progresso.
- Suporte Familiar e Social: O apoio emocional, prático e encorajador da família, dos amigos e da comunidade desempenha um papel importante na motivação do paciente, na adesão ao tratamento e na criação de um ambiente de recuperação positivo. O envolvimento da família no processo de reabilitação também pode facilitar a implementação de estratégias e adaptações no ambiente doméstico.
A Importância da Continuidade do Tratamento Fisioterapêutico em Casa
A reabilitação não termina com as sessões formais de fisioterapia em uma clínica ou hospital. A continuidade do tratamento no ambiente domiciliar é essencial para manter os ganhos alcançados, continuar progredindo na recuperação e promover a independência a longo prazo.
- Orientações para Exercícios Domiciliares Seguros e Eficazes: O fisioterapeuta fornecerá um programa de exercícios domiciliares personalizado, com instruções claras e detalhadas sobre como realizar os exercícios corretamente, a frequência, a intensidade e as precauções necessárias para garantir a segurança e a eficácia do treinamento em casa. É fundamental que o paciente e seus cuidadores compreendam e sigam essas orientações.
- Adaptações no Ambiente Doméstico para Facilitar a Mobilidade: Pequenas modificações no ambiente doméstico, como a instalação de barras de apoio no banheiro e nos corredores, a remoção de tapetes soltos que podem causar tropeços, a organização dos móveis para criar espaços de circulação amplos e seguros e a utilização de dispositivos de assistência (como cadeiras de banho e elevadores de assento sanitário) podem facilitar a mobilidade e reduzir o risco de quedas, promovendo maior independência e segurança no dia a dia.
- A Importância do Seguimento com o Fisioterapeuta: Consultas de acompanhamento regulares com o fisioterapeuta são importantes para monitorar o progresso, ajustar o plano de tratamento com base na evolução clínica e nas novas necessidades do paciente, abordar quaisquer novas dificuldades que possam surgir e fornecer orientações e suporte contínuos ao paciente e seus cuidadores. O seguimento a longo prazo ajuda a otimizar a recuperação e a prevenir a recorrência de problemas.
Mitos e Verdades Sobre a Fisioterapia Pós-AVC
É importante desmistificar algumas ideias equivocadas que podem cercar o processo de recuperação do AVC e o papel da fisioterapia.
- Desmistificando Ideias Equivocadas Sobre a Recuperação: Um mito comum é que a maior parte da recuperação ocorre nos primeiros meses após o AVC e que não há mais ganhos significativos após esse período. Embora a recuperação mais rápida possa ocorrer nos primeiros meses devido à plasticidade neural inicial, a capacidade do cérebro de se reorganizar e aprender novas habilidades motoras continua ativa por um período mais longo. A fisioterapia contínua e adaptada pode levar a melhorias significativas mesmo anos após o AVC, especialmente no que diz respeito à função e à qualidade de vida.
- Enfatizando a Importância da Abordagem Individualizada: Outro equívoco é que existe um “tratamento padrão” para todos os pacientes com AVC. Cada indivíduo é único, com diferentes tipos e gravidades de sequelas, diferentes comorbidades, diferentes níveis de motivação e diferentes metas de recuperação. O plano de fisioterapia deve ser cuidadosamente adaptado às necessidades específicas de cada paciente, levando em consideração suas limitações, seu potencial de recuperação e seus objetivos pessoais. Uma abordagem individualizada é fundamental para otimizar os resultados da reabilitação.
Encontrando um Fisioterapeuta Especializado em Reabilitação Pós-AVC
Escolher um fisioterapeuta com experiência e especialização em reabilitação neurológica é um passo fundamental para garantir um tratamento eficaz e otimizar a recuperação após um AVC.
- O Que Buscar em um Profissional Qualificado: Procure por fisioterapeutas com formação e experiência específicas no tratamento de pacientes com AVC e outras condições neurológicas. Eles devem ter um conhecimento aprofundado das sequelas neurológicas, das diferentes abordagens terapêuticas e das evidências científicas mais recentes na área da neuroreabilitação. A experiência com uma variedade de casos de AVC e a capacidade de adaptar as técnicas às necessidades individuais são indicadores importantes de um profissional qualificado.
- Perguntas Importantes a Fazer Durante a Consulta Inicial: Não hesite em perguntar sobre a experiência do fisioterapeuta com pacientes com AVC, as abordagens de tratamento que ele utiliza, como o plano de tratamento será personalizado para suas necessidades específicas e como ele envolverá você ou seu familiar no processo de recuperação. Uma boa comunicação, a capacidade do fisioterapeuta de explicar o tratamento de forma clara e a construção de uma relação de confiança são essenciais para o sucesso da reabilitação. Pergunte sobre a frequência e a duração das sessões e sobre a possibilidade de acompanhamento a longo prazo.
Conclusão: A Fisioterapia como Pilar Fundamental na Jornada de Recuperação do AVC
A jornada de recuperação após um Acidente Vascular Cerebral é, inegavelmente, um percurso desafiador e único para cada indivíduo. No entanto, a fisioterapia emerge como um pilar fundamental e indispensável nesse processo, oferecendo um caminho estruturado, cientificamente embasado e repleto de esperança para a recuperação do movimento, a melhora da funcionalidade e a reconquista da qualidade de vida. Desde a intervenção precoce na fase aguda até a continuidade do tratamento no ambiente domiciliar, a fisioterapia desempenha um papel ativo na promoção da plasticidade neural, na prevenção de complicações secundárias e na capacitação dos pacientes para alcançar seu máximo potencial de recuperação e retomar uma vida plena e independente.
Ao longo deste guia completo, exploramos as diversas facetas da fisioterapia pós-AVC, desde a compreensão das complexas sequelas motoras até as variadas e eficazes abordagens terapêuticas e a importância crucial da avaliação individualizada e da definição de metas realistas. Desmistificamos alguns equívocos comuns que podem obscurecer o potencial de recuperação e enfatizamos a necessidade de um tratamento contínuo, adaptado e centrado nas necessidades específicas de cada paciente.
Lembre-se de que a recuperação é um processo gradual e que a persistência, a motivação intrínseca do paciente e o apoio incondicional de uma equipe multidisciplinar qualificada, com a fisioterapia atuando como um componente central, são cruciais para alcançar resultados significativos e duradouros. Se você ou alguém que você ama está trilhando essa jornada, encorajamos a buscar um fisioterapeuta especializado em reabilitação neurológica e a dar o primeiro passo em direção a uma vida mais independente, ativa e com mais movimento. A esperança e a possibilidade de recuperação são reais, e a fisioterapia é um dos seus maiores e mais valiosos aliados nesse caminho rumo à autonomia e ao bem-estar.
“Quer saber mais sobre como a fisioterapia pode te ajudar na recuperação do AVC? Agende uma avaliação conosco e inicie seu caminho
















Publicar comentário